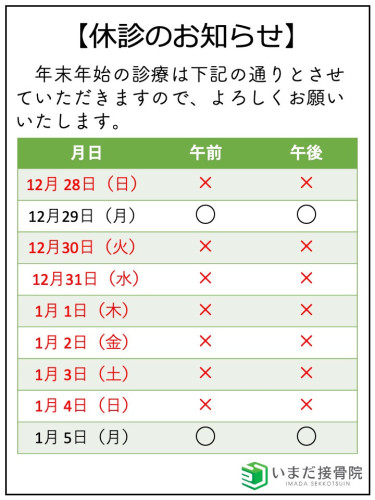
2026/02/14 09:00
肩関節の求心位とは
肩が痛いとき、多くの方は「使いすぎ」、「筋力不足」、「年齢のせい」と思われます。
しかし実は、痛みの大きな原因の一つが肩の関節の位置がズレていることです。
この“正しい位置”のこと専門的には 求心位(きゅうしんい) と呼びます。
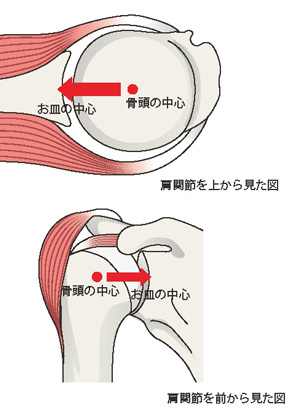
肩関節はボール(上腕骨)とお皿(肩甲骨)の関係の関節です。
本来は、ボールが受け皿の真ん中に収まっています。この状態が「求心位が保たれている」といいます。
逆に痛みがある肩では、「ボールが上にズレる」、「前に滑る」、「引っかかる」などで求心位が保たれていないことが多く見られます。
<なぜズレるの?>
多くの患者さんで共通しているのは「筋力不足」だけではありません。
原因は身体の使い方のクセで、特に多いのが
- 肩をすくめて腕を上げる
- 腕だけで持ち上げる
- 肩甲骨が動かない
- 巻き肩・猫背
つまり、頑張って動かすほどズレていきます。
<マッサージだけでは治らない理由>
筋肉が硬い → ほぐす → 一時的に楽になるけどまた痛くなる…
これは求心位が保たれていないからです。
求心位を保つためには土台となる肩甲骨の位置がニュートラルであること、回旋筋腱板と呼ばれるインナーマッスルが正常に機能していることが重要です。
<接骨院で行う施術の目的>
当院では肩の施術で筋肉を揉むことだけではなく、肩が求心位に戻る状態をつくることを大切にしています。
- 腕が軽く上がる
- 引っかかりが消える
- 力を入れていないのに安定する
という変化が起越すことを目的に行います。
これは筋力がついたのではなく、関節の位置が整ったためです。
<最後に>
肩の痛みは「弱いから」「年だから」ではありません。
多くは間違った位置で頑張りすぎているサインです。
肩は鍛える前にまず整えることが大切です。
痛みを繰り返している方は、関節の“位置”から見直してみましょう。
2026/01/13 09:00
スポーツ中の痛みや動きにくさと「コラーゲンの温度」の関係
「ウォーミングアップ不足だと体が重い」「試合後に関節が固まる」「寒い時期はケガをしやすい」このようなスポーツ障害やコンディション低下には、体を作っているコラーゲンの温度が深く関係しています。
接骨院では、コラーゲンの性質を理解したうえで、パフォーマンスを落とさず、再発を防ぐための施術を行っています。
今回は、スポーツ現場で重要な「なぜ温めると動きやすくなるのか」を解説します。
【コラーゲンとは?スポーツ動作を支える組織】
コラーゲンは、筋肉の構成要素である筋膜や腱、関節などの結合組織の主要な成分として、筋肉の健康維持や機能向上に重要な役割を果たし、力を伝える・関節を安定させる役割を担っています。
スポーツでは、このコラーゲンに「繰り返しの負荷」、「急なダッシュやストップ」、「ジャンプや切り返し」が加わるため、硬くなった状態のままでは痛みやケガにつながりやすくなります。
【コラーゲンは温度で「伸びやすさ」が変わります】
<冷えた状態のコラーゲン>
- 硬く、伸びにくい
- 動作のキレが落ちる
- 肉離れ・捻挫・腱炎のリスクが上がる
<温まった状態(40℃前後)>
- しなやかで伸びやすい
- 関節可動域が出やすい
- 力をスムーズに発揮できる
ウォーミングアップが重要なのは、コラーゲンを適切な温度に上げるためです。
【接骨院で行う「コラーゲンの温度」に注目した施術】
当院では、ただ痛みを取るだけでなく、競技復帰・再発予防・動作改善までを考えた施術を行います。
- 温熱で組織を準備します
患部や関連部位を温め、筋・腱・関節包のコラーゲンを動かしやすい状態にします。
これにより、施術時の痛みを抑え、効果を高めます。
- 手技・ストレッチで可動域を回復
温まったタイミングで、「筋肉・筋膜への手技」、「関節の動きを引き出す調整」、「競技特性を考慮したストレッチ」を行います。
冷えた状態で無理に伸ばすことはせず、組織を傷めないことを最優先にします。
- 動かして「使える体」に戻します
施術後は、「自動運動」、「荷重動作」、「競技につながる動き」、を取り入れ、柔らかくなったコラーゲンを動作に定着させます。
ここまで行うことで、「その場だけ楽」ではなく、競技中の安定感につながります。
【こんなスポーツ障害・お悩みに】
- 肉離れを繰り返している
- 足首・膝・肩を痛めやすい
- ストレッチしてもすぐ戻る
- 試合後に体が固まる
- 成長期で痛みが出やすい
これらは、コラーゲンの硬さや温度管理不足が関係していることがあります。
【自宅・現場でできるコンディショニングのポイント】
- 運動前は体を温めてから動かす
- 入浴後にストレッチを行う
- 冷えやすい関節は保温を意識
- 疲労が強い日は無理をしない
炎症や腫れ、強い痛みがある場合は、冷却が必要なこともあります。
【まとめ】
スポーツ障害の予防・回復には、筋力や技術だけでなく「コラーゲンの温度管理」が重要です。
当院では、整えて、動作につなげるという流れで、競技を続けられる体づくりをサポートします。
「痛みを我慢しながらプレーしている」、「ケガを繰り返したくない」そんな方は、ぜひ一度ご相談ください。
2025/12/08 09:00
肉離れの再発について
肉離れはなぜ再発しやすい? 〜再発率と原因について〜
肉離れはスポーツ中だけでなく、日常生活の中でも起こりうるケガですが、一度治ったと思っても再発しやすいという特徴があります。実際に、「しばらく調子が良かったのに、また同じところを痛めてしまった」という声を多く耳にします。
今回は、肉離れの再発率と再発の主な原因について解説します。
<肉離れの再発率>
肉離れは非常に再発しやすいケガとして知られています。スポーツ医学の分野では、部位や重症度によって差はありますが、
再発率は約20〜30%と報告されることが多く、特に太ももの裏(ハムストリングス)は再発率が高い傾向があります。
再発しやすい理由には、以下のような要素が関係しています。
【肉離れが再発する主な原因】
① 損傷部位の完全な修復前に復帰してしまう
痛みが引いても、筋肉内部の組織が完全には修復されていない場合があります。
- 痛みが消えるまで:約1〜2週間
- 筋線維の完全修復:数週間〜数ヶ月
というタイムラグがあります。
痛みがなくなった=治った ではないため、早期にスポーツや運動に戻ると再発リスクが高まります。
② 柔軟性(ストレッチ不足)の低下
ケガをすると、筋肉は防御反応として硬くなります。
柔軟性が不十分なまま強い負荷がかかると、同じ部分にストレスが集中し再発しやすくなります。
③ 筋力のアンバランス
- 太ももの前後の筋力差
- 左右の筋力差
- 体幹の安定性不足
など、筋力バランスが崩れていると特定の部位に負担が集中し、再度肉離れを起こしやすくなります。
④ フォームの問題(動作の癖)
走り方や姿勢、ジャンプ・ストップ動作などにクセがあると、筋肉に偏った負担がかかる場合があります。
本人では気づきにくく、繰り返し同じ場所を痛めてしまう原因のひとつです。
⑤ ウォーミングアップ不足
十分に温まっていない筋肉は柔軟性が低下し、急な動きに耐えられなくなります。一般的に筋温が上がるまでに10分程度かかると言われています。
特に気温が低い季節は要注意です。
⑥ 日常生活での負荷蓄積
デスクワークによる筋肉の硬さや、立ちっぱなしの姿勢など、生活習慣の影響で筋肉が疲労しているケースもあります。
疲労が抜けないまま運動すると、再発につながりやすくなります。
<まとめ>
肉離れは「治りかけ」が最も危険
肉離れは再発率が高く、痛みがなくなった瞬間が一番危ないとも言われます。
再発を防ぐためには、
- 適切な施術
- 柔軟性の回復
- 筋力バランスの調整
- 正しいリハビリ
が非常に重要です。
当院では、症状に合わせた施術はもちろん、再発予防のためのストレッチやトレーニング指導も行っています。
「また痛めないために」しっかりとサポートしますので、気になる症状がある方はお気軽にご相談ください。